下部消化管外科 診療案内大腸の病気と治療
大腸の病気と治療
1.大腸について
大腸は口腔、食道、胃、十二指腸、小腸と連続する消化管の一部で、水分の吸収と便の形成・排泄、腸内細菌による内容物の発酵などが行われています。
大腸は結腸(盲腸、上行結腸、横行結腸、下行結腸、S状結腸)、直腸からなる全長約170cmの管腔臓器です。直腸は骨盤内に位置しており直腸S状部、上部直腸、下部直腸、肛門管に区分されます。
(大腸癌研究会ホームページより抜粋)
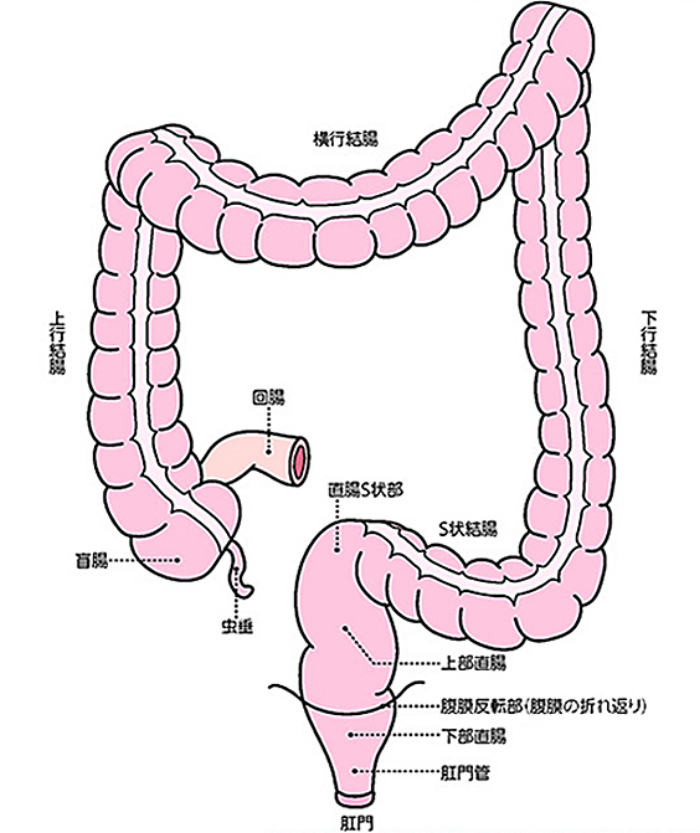
結腸は右下腹部にある盲腸に始まりますが、盲腸の端の細長い突起が虫垂(または虫垂突起)です。解剖学的に盲腸と虫垂は異なるものであり、一般的に”盲腸”と呼ばれている病気は、何らかの原因で虫垂に炎症が起こった「虫垂炎」のことです。
2.取り扱っている疾患
当科では、大腸がんを中心に治療を行っています。大腸がんは胃がんを抜いて日本人で最も多いがんとなりました。
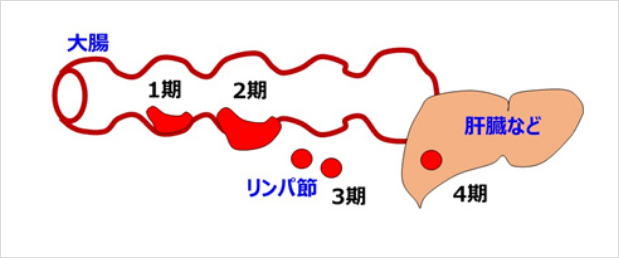
大腸がんは腸の最も内側の粘膜から発生して腸管壁内にある1期から、壁外まで及ぶと2期、リンパ節に転移すると3期、さらに肝臓などの臓器に転移すると4期へと進みます。最近の国立がん研究センターの調査結果によると、それぞれの10年生存率は1期94%、2期84%、3期69%、4期12%で、他のがんと比較して治療によって治る方の割合が多いがんです。
そのほか、神経内分泌腫瘍、消化管ポリポーシス、悪性リンパ腫、GISTなどのがん以外の腫瘍、大腸憩室症や肛門疾患(痔核、痔瘻、直腸脱など)などの良性疾患、さらに小腸疾患や後腹膜腫瘍など幅広い疾患に対応しています。
3.検査と治療
病気の状態を評価するために下部消化管内視鏡検査、生検(組織検査)、注腸造影、MRI検査などを組み合わせて行います。また、転移や再発なども含めて全身の状態を評価するために、CT検査、PET検査などを行います。
大腸がん治療の中心は手術ですが、抗がん剤治療や放射線治療も大きく進歩しています。
それぞれの患者さんに適切な治療を行うことが重要ですので、内科や放射線腫瘍科の医師、そして患者さんと相談しながら、いっしょに治療を進めていきます。また、心臓疾患や糖尿病などの様々な病気をお持ちの方は、これらの治療と並行してがんの治療を行う必要がありますので、それぞれの専門診療科の医師と連携をとりながら治療を行っていきます。
早期のがんに対する大腸内視鏡による治療や、大腸が閉塞してしまった大腸がんに対するステント拡張術、がんによる痛みに対する疼痛管理(緩和ケア)などについても、それぞれの専門治療科の医師とともに対応します。
4.特徴のある診療
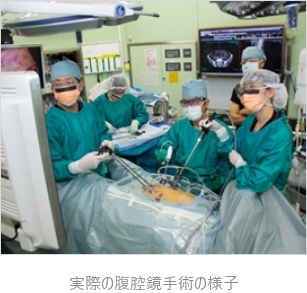
腹腔鏡手術
大腸切除術の大半を腹腔鏡手術で行っています。傷や痛みが小さく術後の回復が早いだけでなく、繊細で出血量の少ない手術が可能という点が腹腔鏡手術のメリットです。当科には現在、日本内視鏡外科学会技術認定医が5名在籍しています。術者、助手、そして看護師が一丸となり安全な手術治療を行います。
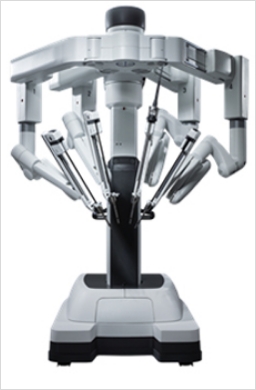
ロボット手術
手術支援ロボットであるダビンチを使用した直腸がんに対するロボット支援下手術は、2018年に保険診療として実施可能になりましたが、当科ではこれに先駆けて2017年より実施してきました。2021年3月までに81人直腸がんの患者さんにロボット支援下手術を行いました。
奥行きのある鮮明な三次元ハイビジョン画像や手ブレ防止機能、自由度の高い多関節鉗子操作などによって、下部直腸にできたがんや巨大ながん、高度肥満の患者さん,骨盤の狭い体型の患者さんなど、通常の腹腔鏡手術では難度が高くなるような場合に特に有効性を発揮します。
ダビンチ手術支援ロボット
©Intuitive Surgical, Inc.
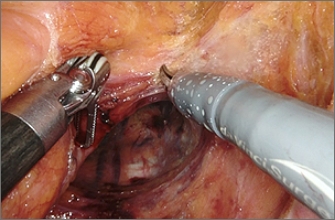
肛門温存手術
肛門に近い直腸がんでは、がんの切除後に永久人工肛門が必要となる場合があります。しかし、がんの進行状況によっては、がんを確実に取り除いたうえで、肛門の筋肉の一部だけを切除して肛門を温存する手術方法(括約筋間直腸切除:ISR)が選択できます。肛門を温存してがんを確実に取り除くために、手術前に放射線治療や抗がん剤治療を行うこともあります。
このような治療方法が普及したことによって、以前は永久人工肛門が必要だった患者さんの多くが、肛門を温存できるようになりました。当院でも、永久人工肛門が必要となった患者さんの数は年々減少しており、最近3年間に当院で下部直腸がんおよび肛門管がんに対する手術を受けた患者さんの79.2%に肛門温存手術を行いました。
5.これまでの診療の実績
手術症例数
当科では、難度が高い横行結腸切除や、直腸がん側方リンパ節郭清も含めてほとんどの患者さんを対象に腹腔鏡手術を行っています。
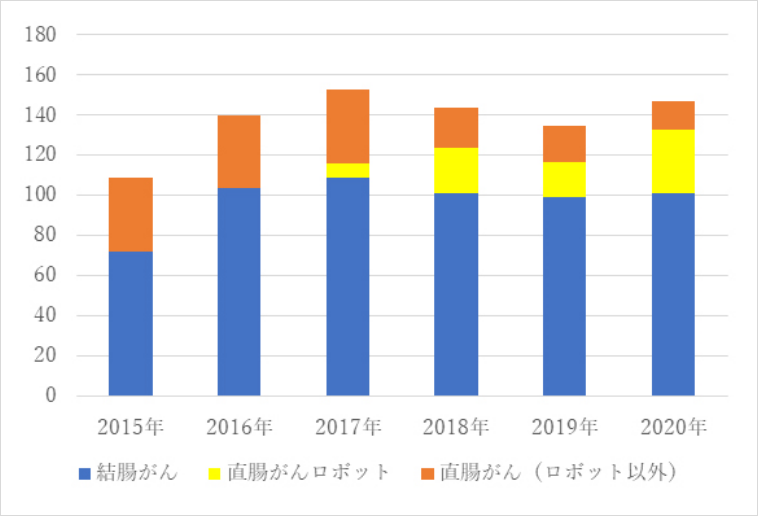
2020年の大腸がん切除手術は147件、結腸がん101件、直腸がん46件(このうち32件がロボット手術)でした。
6.専門医指導医資格保有状況(外部施設への出向者を除く)
- 日本外科学会専門医:7名
- 日本外科学会指導医:4名
- 日本消化器病学会専門医:6名
- 日本消化器病学会指導医:1名
- 日本消化管学会専門医:1名
- 日本がん治療認定医機構(がん治療認定医):3名
- 日本臨床肛門病学会認定医:1名
- 日本消化器外科学会専門医:7名
- 日本消化器外科学会指導医:6名
- 日本消化器内視鏡学会専門医:7名
- 日本消化器内視鏡学会指導医:3名
- 日本大腸肛門病学会専門医:4名
- 日本大腸肛門病学会指導医:4名
- 日本内視鏡外科学会 技術認定医(大腸):5名
- 日本ロボット外科学会専門医(国内B級):1名
7.現在実施,参加している臨床研究
- 最大径20mm以上の大腸腫瘍に対する各種内視鏡切除手技の局所根治性・偶発症に関する多施設共同研究
- StageⅢb大腸癌に対する術後補助化学療法としてUFT/Leucovorin+Oxaliplatin併用療法のFeasibility試験
- 下部直腸癌に対する術前化学放射線療法の有効性についての検討
- K-RAS野生型切除可能大腸癌肝転移に対する術後補助化学療法mFOLFOX6と周術期化学療法mFOLFOX6+セツキシマブの第Ⅲ相ランダム化比較試験
- 再発危険因子を有するStageⅡ大腸癌に対するUFT/LV療法の臨床的有用性に関する検討
- 肛門近傍の下部直腸癌に対する腹腔鏡下手術の前向き第II相試験
- 大腸癌におけるOSNA®法(プール法)によるリンパ節転移検査の妥当性
- 細胞シート工学を用いた直腸癌術後縫合不全予防治療の開発
- StageⅡ/ⅢおよびCROSS1/2の閉塞性大腸癌に対するBride to Surgery(BTS)大腸ステントの長期予後に関する多施設共同無作為化臨床試験(COBRA Trial)
- 直腸癌側方リンパ節転移MRI診断能に関する研究
- 潰瘍性大腸炎手術症例の術後合併症におけるリスク因子の検討
- JIL大腸用ステント”JENTLLY(ジェントリー)”多施設共同前向き安全性観察研究
- 炎症性マーカーおよび栄養指標による大腸癌予後予測の検討
- 大腸癌治療におけるAIを用いた画像・動画診断支援システムの構築
- 直腸癌に対するDaVinci手術による機能温存に関する臨床研究(登録終了)
- ロボット支援下直腸手術(RARS)の治療成績
- 新「ストーマ管理度」開発のための多施設共同研究
- 大腸癌研究会プロジェクト研究 結腸癌の至適切離腸管長に関する前向き研究
- 進行再発大腸癌に対する集学的治療の効果に関する検討
- 消化管ストーマ造設およびケアの標準化についての検討
- 脾弯曲部癌におけるリンパ節転移領域と頻度に関する多施設共同コホート試験
- 直腸癌治療における側方郭清に関する多施設前向き観察研究
- 大腸癌における再発のHazard Functionの経時的変動に対する検討
- 腹腔鏡下大腸癌手術におけるインドシアニングリーン(ICG)局注による部位別術中局在診断能の評価

