炎症性腸疾患外科 診療案内潰瘍性大腸炎の治療
潰瘍性大腸炎
潰瘍性大腸炎とは

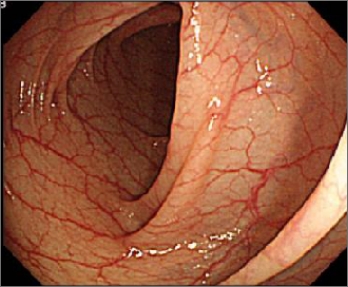
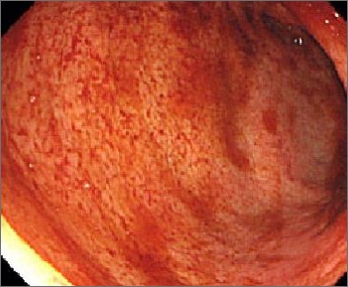
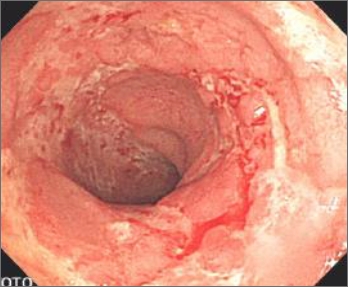
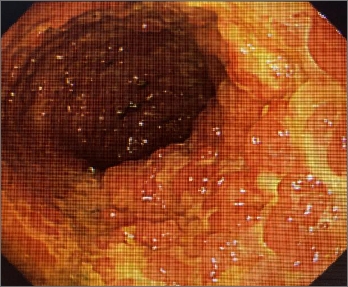
原因は不明です。炎症は、大腸粘膜および粘膜下層を中心に起きます。また、病変は直腸から連続性に口側へ広がるのが特徴です。
1875年に英国で報告
1928年に日本では稲田龍吉により報告
1973年に特定疾患に指定されました。
症状は
・下痢
・粘血便(血液・粘液・膿の混じった軟便)
・発熱
・体重減少など
病状は、緩解期、活動期を繰り返すことが多い。
大腸内視鏡
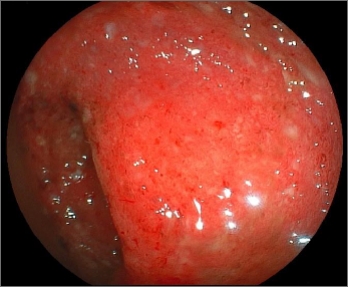
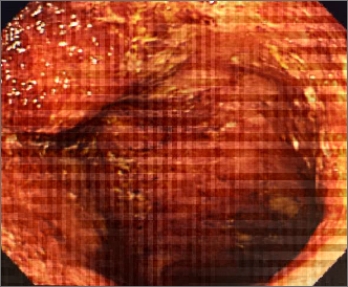
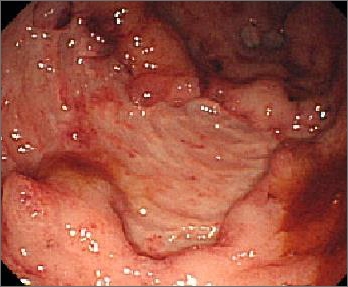
潰瘍性大腸炎で手術を必要とする場合
潰瘍性大腸炎では、必ず手術を施行しなければならない状態(絶対適応)、状況を見て手術を考慮する状態(相対適応)に分けられます(表1)。
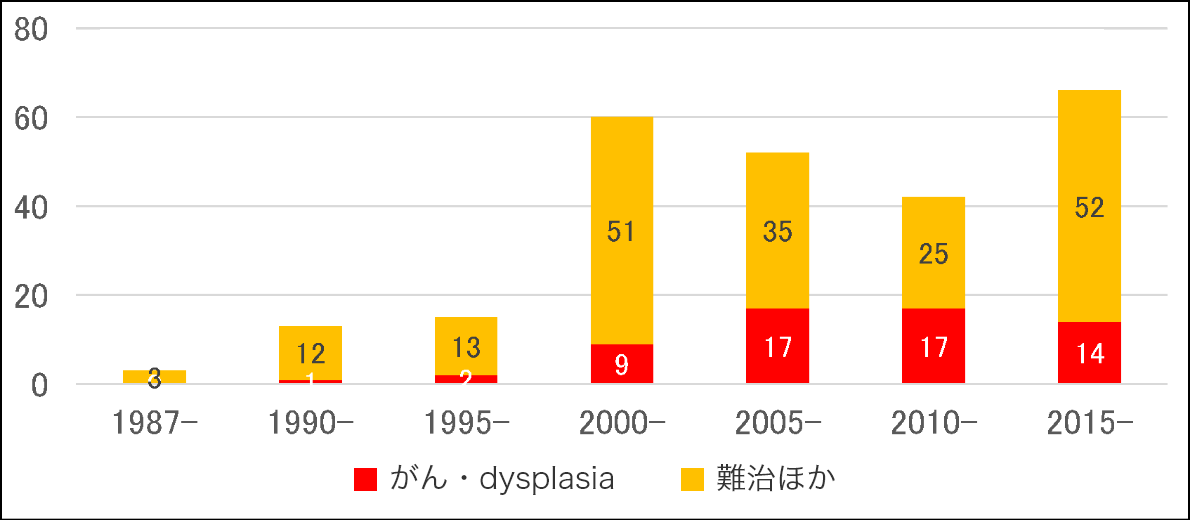
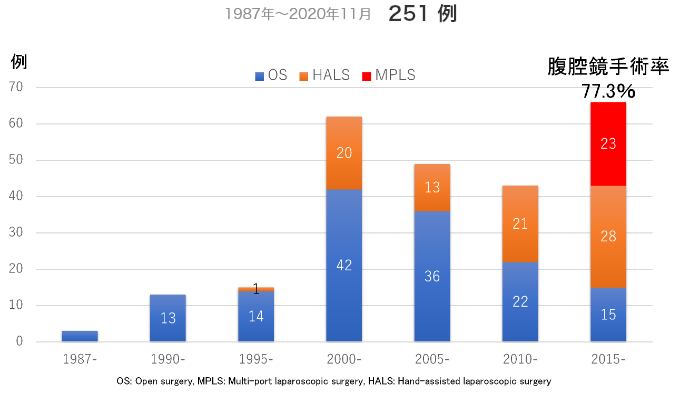
その割合をみると内科治療に抵抗性である難治が最も多いですが、時代的変遷をみるとがん化あるいは前がん病変( dysplasia )で手術を受ける方の割合が増加しているのがわかります(図1)。
表1潰瘍性大腸炎の手術適応
| 絶対適応 | 穿孔、大量出血、中毒性巨大結腸症、がん化(dysplasia) |
|---|---|
| 相対適応 | 難治(内科治療抵抗性) ステロイド副作用 腸管外合併症 成長障害(小児の場合) |
図1潰瘍性大腸炎手術におけるがん・dysplasiaの割合の経時的変遷
中毒性巨大結腸症
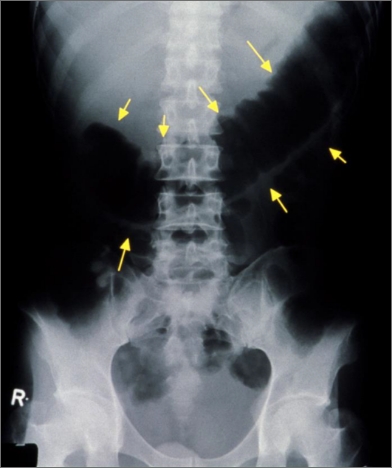
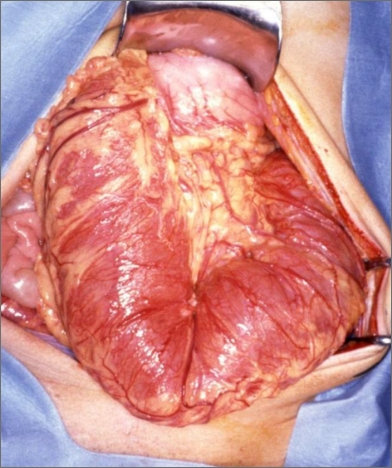
基本的手術方法
潰瘍性大腸炎では、大腸のみに病変があります。基本的には大腸をすべて摘出して、小腸にためる部分(回腸嚢)を作って肛門につなぐのが基本です。もし、炎症の強い部分だけ切除すると、術後に残った大腸に同じような炎症が起きることが判っています。
自然肛門が温存できる手術が基本ですが、患者さんの全身状態や病気の状況を考慮して最も安全と考えられる手術方法をご提示します。もし、判らないことがございましたら主治医にお尋ねください。
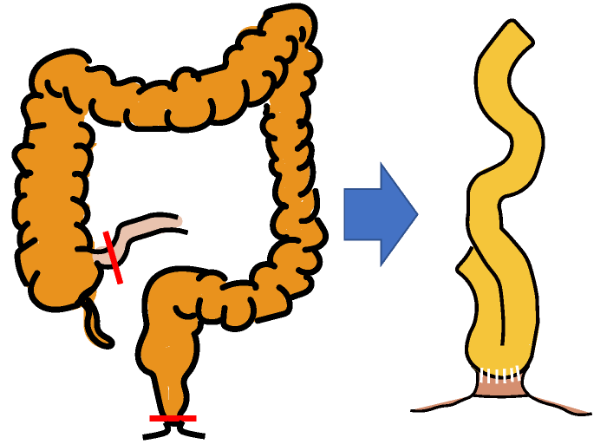
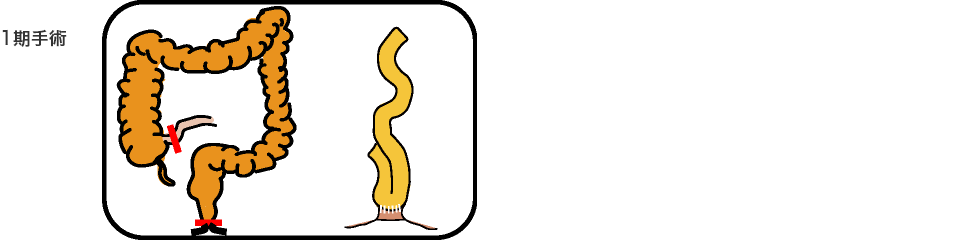
分割手術
手術術式は、病気やあなたの状態に合わせて選択します。
分割手術の時期は一期手術から半年以内、3-4ヵ月後を目安にして行います。栄養状態、肛門機能、ステロイドの減量状態を総合して時期を決定します。
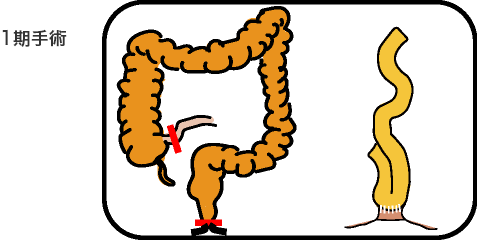
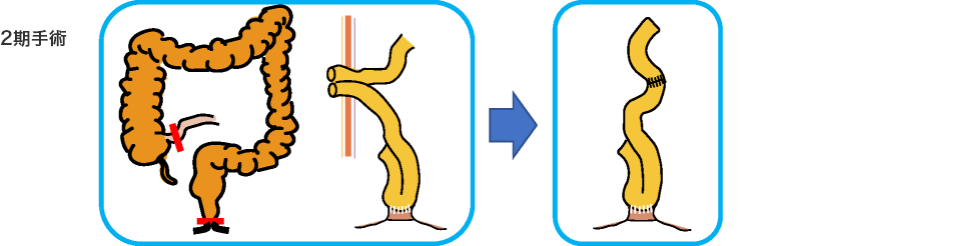
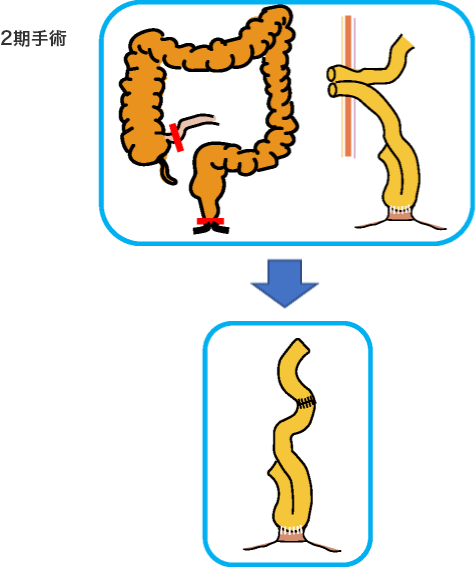
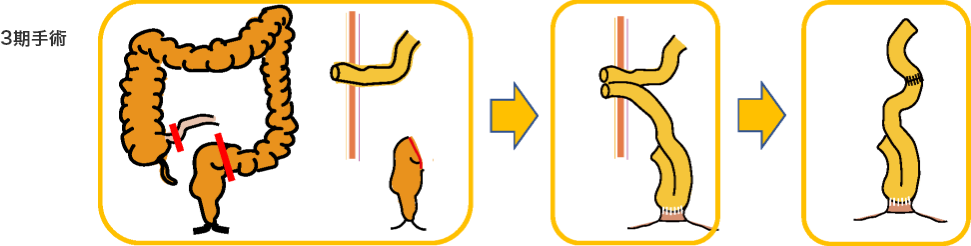
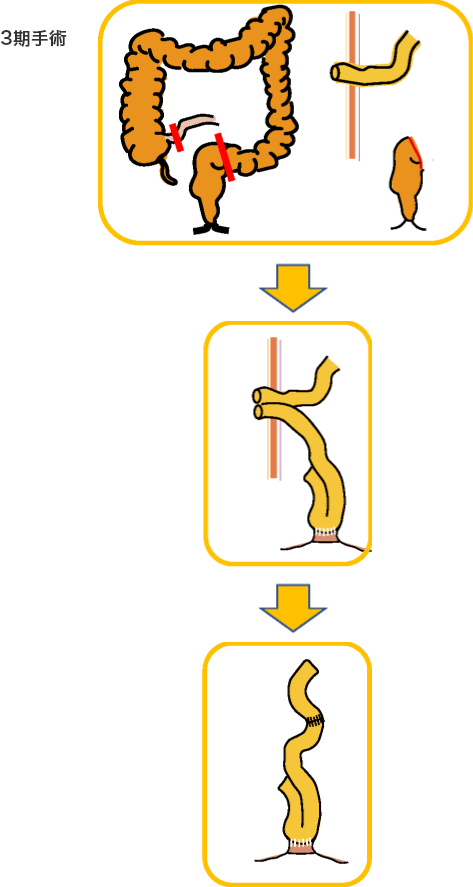
回腸嚢肛門管吻合( IACA )と回腸嚢肛門吻合 (IAA)
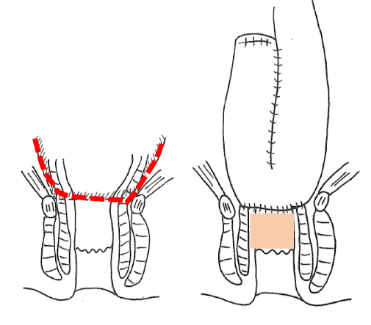
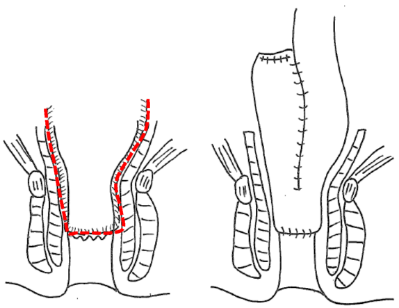
| 残存直腸粘膜 | 回腸嚢炎 | 肛門機能 | 性機能 | 一期手術 | |
|---|---|---|---|---|---|
| 回腸嚢肛門吻合 | ー | ○ | △ → ○ | ○ | × → △ |
| 回腸嚢肛門管吻合 | ○ 1-2cm | ○ | ○ | ○ | △・○ |
腹腔鏡手術
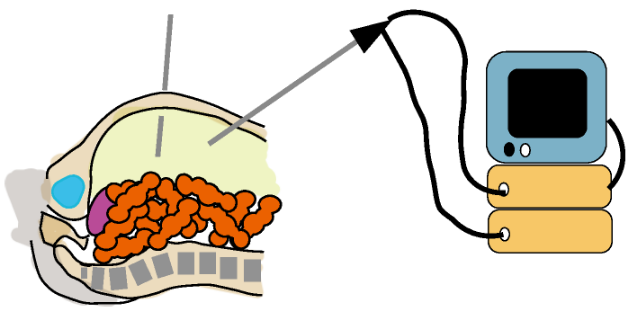
お腹の中に炭酸ガスを注入してお腹を膨らませて、隙間を作り鉗子と呼ばれる器具をカメラを挿入して画面(モニター)を見ながら手術を行います。直接腸を触らないことから、手術後の腸の蠕動運動の戻りが早く、創が小さいので体に優しい手術です。
炎症性腸疾患の患者さんには、とてもあった手術と考えています。
開腹手術とは異なる技術を必要としますので、当科では、十分な技術をもったスタッフが腹腔鏡手術を行っています。
腹腔鏡手術を積極的に行っています
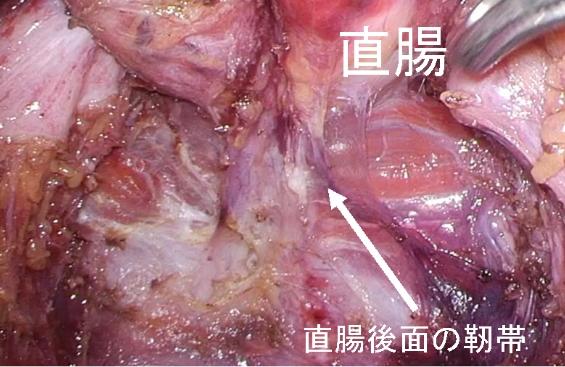

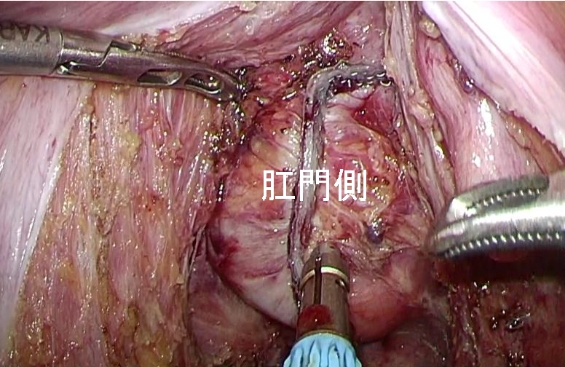
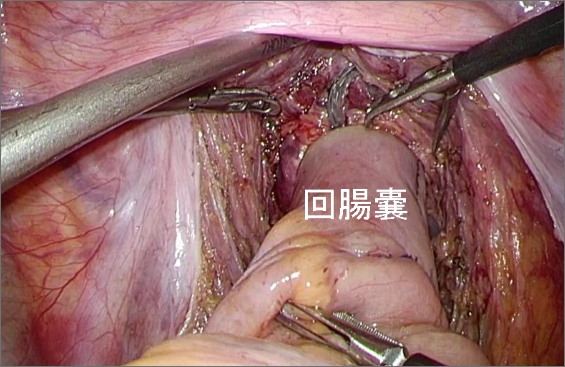
最終的に回腸嚢(ポーチ)と肛門を機械(自動吻合器)を使ってつなぐ場合でも非常に良い視野で安全を確認しながらつなぐことができます。
腹腔鏡手術の利点と欠点
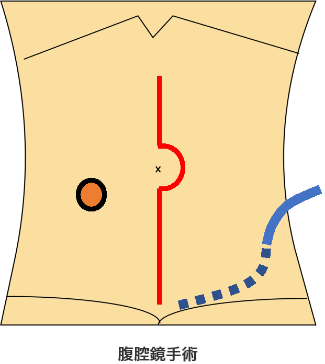
手術創が小さいのが腹腔鏡手術の大きな利点です。
見た目だけではなく、手術後の痛みが少なく、腸を直接触らないので、手術後の腸の動き(腸蠕動)の回復が早いのが大きな利点です。
また、細かく出血を止めながら手術をしますので出血量も開腹手術に比べて明らかに少なくなります。
手術創の違い
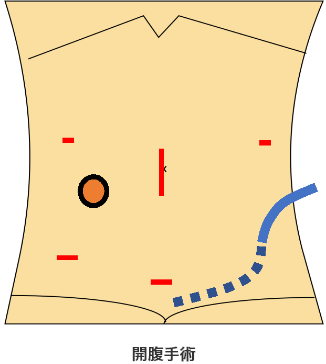
| 創 | 出血量 | 手術時間 | 不慮の事態への対応力 | |
|---|---|---|---|---|
| 開腹手術 | 大 | 標準 | 4~5時間 | ○ |
| 内視鏡手術 | 小 | 少ない | 開腹手術の1.2~1.5倍 | △ |
精緻な手術が可能となる腹腔鏡手術にもいくつかの欠点があります。潰瘍性大腸炎の手術では、全部の大腸を手術するわけですから、やはり開腹手術に比べて手術時間が長くかかります。また、出血などの不慮の事態への対応力はやはり開腹手術には劣ります。
従って、緊急手術は基本的に対象外としていて、全身状態が落ち着いている患者さんに施行しています。
潰瘍性大腸炎手術症例と腹腔鏡手術率
術後早期の合併症
難治のため手術を行う場合には、手術前に絶食状態で様々な免疫を調節するような治療を行っていますので、低栄養、ステロイド、全身状態不良 といった状態での手術となります。手術を施行した部位での合併症以外にも全身的な合併症に注意しなければなりません。
全身的な合併症
- 肺炎
- 肺梗塞、深部静脈血栓症
- 敗血症(感染)
手術部位の合併症
- 縫合不全
- 腸閉塞
- 膿瘍
- 皮膚(創)感染
手術後の生活
1.食事
基本的に制限はありません。通常の食事ができます。
2.便通
回数、がまんできるか、漏れがないか、が 3大要素です。 術後2、3ヶ月でかなり改善しますが、個人差が大きいため、状況によっては下痢止めなどを使用します。
- 排便最初は 15.6 回が当たり前
- 失禁最初はほとんどの人が少量あります
- がまん最初は、あまりできませんが軽快します
3.水分の吸収
水分の約 90% は小腸で吸収されますので問題ありません 。長期的には、 一般の人に比べて 胆石や尿管結石ができる人の頻度が高いことが知られています。念のため、こまめに水分補給をするように心がけてください。
4.手術後の通院
年に1回程度定期チェックをお勧めしています。
5.薬
術後長期には基本的に不要です。
手術中、直後には一時的にステロイドの必要量が増加します。したがって、一時的にステロイドの増量が必要な場合があります。
内因性ステロイドの分泌量が十分でないときは低量の内服が必要です。また、腸管外合併症や残存直腸粘膜の炎症が高度な場合には一時的にステロイド治療が必要となることがあります。
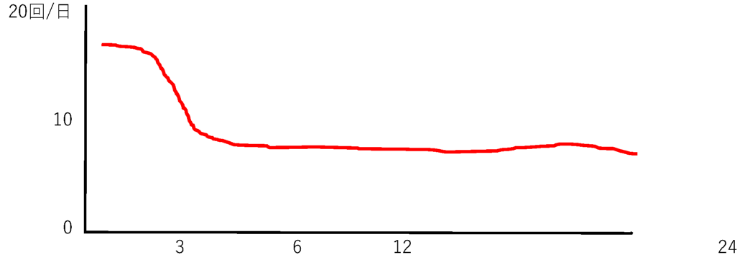
UC手術後の経過~便通~
術後2,3ヶ月でかなり改善します
- 排便最初は 15.6 回が当たり前
- 失禁最初はほとんどの人が少量あります
- がまん最初は、あまりできませんが軽快します
退院後長期経過での合併症
全身的な合併症
- 胆石
- 尿管結石
- 腸管外合併症(潰瘍性大腸炎による)
→ 関節炎、虹彩炎、皮膚炎など
手術部位の合併症
- 回腸嚢炎pouchitis
- 残存直腸炎
- 残存直腸のがん化、異型細胞出現
- 回腸嚢機能不全 pouch failure

